Eine Spondylolisthesis, umgangssprachlich ein Wirbelgleiten oder eingedeutscht eine Spondylolisthese genannt, ist eine Instabilität der Wirbelsäule, bei der das obere Teilstück der Wirbelsäule mit dem Gleitwirbel über den darunter liegenden Wirbelkörper nach ventral (nach vorn) gleitet.
Oftmals ist die Spondylolisthese ein Zufallsbefund, oder nur mit geringen Beschwerden verbunden. Je nach Stärke des Wirbelgleitens können aber langfristig einzelne oder mehrere Nerven im Spinalkanal eingeklemmt und gedehnt werden. Dies kann Nervenschäden verursachen und zum Funktionsausfall eines Nervs führen. Es können Lähmungen auftreten, die sowohl die Beine als auch die Funktion von Blase und Mastdarm betreffen. Gleichzeitig verschleißen Bandscheibe (Bandscheibenvorfall) sowie Wirbelgelenk (Spondylarthrose) im entsprechenden Segment übermäßig, was teils starke Schmerzen verursachen kann.

Ursachen
Die Spondylolisthesis kann verschiedene Ursachen haben, so sind aktuell (2007) nachfolgend gelistete Formen bekannt, von denen teilweise wiederum zwei Subtypen existieren:
- angeborene Formen (durch Fehlentwicklung oder Erbgut)
- dysplastische (fehlgebildete) Form: Hierbei liegt eine Gefügestörung des lumbosakralen (zwischen Lendenwirbelsäule und Kreuzbein) Übergangs vor, welche zum Abgleiten des Wirbelkörpers führt.
- Subtyp: Die dysplastischen, axial ausgerichteten Gelenkfortsätze können das Abgleiten nicht verhindern.
- Subtyp: Die sagittal ausgerichteten Wirbelgelenke ermöglichen das Ventralgleiten.
- isthmische Form: Die Interartikularportion (zwischen den Gelenken) des Wirbelbogens ist nur verknorpelt − nicht verknöchert und somit eine Schwachstelle. Eine Fraktur (Lysespalt) dieser ermöglicht das Abgleiten des Wirbelkörpers.
- Subtyp: Wiederholt einwirkende Flexions-Extensionsbewegungen können den Lysespalt und somit das Abgleiten verursachen.
- Subtyp: Eine ein- oder mehrmals verheilte, durch äußere Stoß- oder Belastungseinwirkung verursachte Fraktur mit anschließender Verlängerung der Interartikularportion machen ein Abgleiten möglich.
- erworbene Formen
- degenerative Form: Verschleißbedingte Veränderungen von Zwischenwirbelraum und/oder Wirbelgelenk lassen den Wirbelkörper abgleiten.
- traumatische Form: Eine verletzungsbedingte Fraktur außerhalb der Interartikularportion des Wirbelbogens führt zum Ventralgleiten des Wirbelkörpers.
- pathologische Form: Eine Knochenerkrankung führt zu verminderter Knochenfestigkeit in der Interartikularportion des Wirbelbogens und mit anschließender Fraktur somit zum Abgleiten des Wirbelkörpers.
- postoperative Form: In Folge einer Wirbelsäulenoperation können diverse Veränderungen im operierten Segment den Wirbelkörper abgleiten lassen.
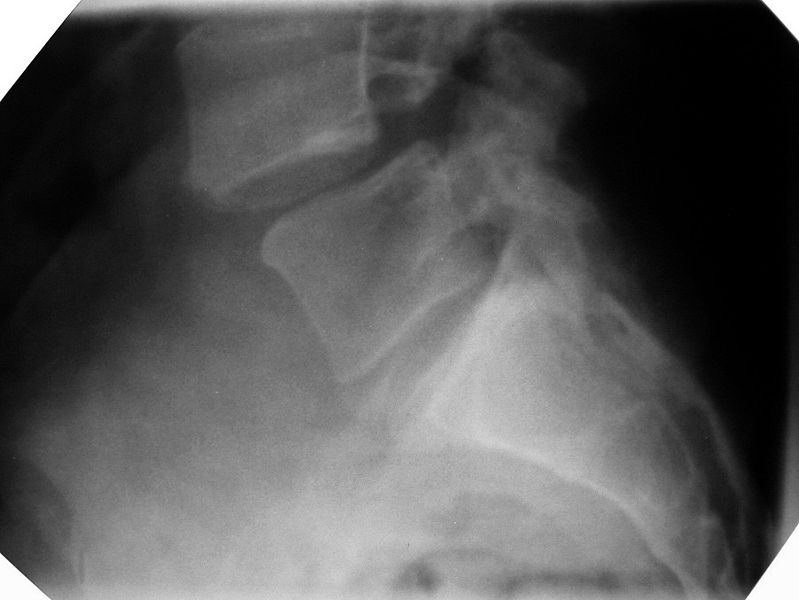
Bild rechts
Konventionelle Röntgenaufnahme eines Wirbelgleitens zwischen den Wirbeln 4 und 5 der Lendenwirbelsäule. Der Schweregrad liegt auf der Grenze zwischen dem Stadium 1 und 2. Im Bild links ist die unterbrochene Interartikularportion zu sehen, ohne diesen Defekt kann es nicht zum Gleiten kommen. Dieser Defekt der Interartikularportion wird Spondylolysis genannt. Das kann angeboren sein, aber auch durch Materialermüdung (Verschleiß, auch Spondylarthrose) erworben.

Bild links
Wirbelgleiten L5/S1 seitlich im MR. Die Wirbel sind um 18 mm versetzt (Stadium 2–3). Die Bandscheibe ist stark deformiert, der Bandscheibenraum L5/S1 stark höhenreduziert. Der Rückenmarkskanal ist jedoch frei.
Schweregrade
Man unterscheidet nach Meyerding (MD) vier Schwerestadien:
- MD I°: Versatz der Wirbelkörper zueinander um weniger als 25 % der Wirbelkörpertiefe,
- MD II°: Versatz um 25–50 %,
- MD III°: Versatz um 50–75 %,
- MD IV°: Versatz um mehr als 75 %.
Konservative Therapie
In nahezu allen Fällen wird mit der konservativen Therapie begonnen. Zunächst wird zur vorübergehenden Stützung des Rumpfes eine geeignete Rumpforthese vom Arzt verordnet. Nur bei positivemSzintigramm muss vorübergehend eine Gipsbehandlung erfolgen. Um langfristig ohne eine Orthese auszukommen, den mechanischen Stress im betroffenen Segment zu mindern und einen erheblich besseren Stützeffekt zu erreichen, wird eine Stabilisation der Muskulatur durch Physiotherapie (Krankengymnastik und Krankengymnastik am Gerät) verfolgt; hierbei soll die statische Rumpfaufrichtung durch Kräftigung der Bauchmuskulatur forciert werden. Parallel ist zu kontrollieren, ob Defizite in der Gleichgewichtsregulation vorliegen; die Regulation derselben soll in den Beinen stattfinden und nicht in der Wirbelsäule. Diese Fehlregulation ist oftmals am Wirbelgleiten auslösend mitbeteiligt und kann leicht behoben werden. Nach positivem Muskelaufbau mit Schmerzlinderung (cave! keine Muskelrelaxantien, da die statische Muskulatur dringend gebraucht wird, um Verschlimmerung zu vermeiden) sollte konstant ein Erhaltungstraining erfolgen. Trainingsbegleitend kann eine Schmerzbehandlung mittels Infiltrationstherapie oderPRT durch den Arzt erfolgen. Auch medizinische Massagen können kurzfristig schmerzlindernd wirken.
Operative Behandlung